des néovaisseaux
ARVO 2017 jour 1
Reveillés dés l'aube, vaguement stone, quelques dizaines de compatriotes s'élancent à la recherche du savoir.
Isabelle Aknin
Néovaisseaux
Virage
A0043 (abstract 55)
Lorsqu’on se risque à faire une OCT-Angiographie (OCT-A) à des patients présentant une maculopathie liées à l’âge (MLA), il arrive que l’on mette en évidence des néovaisseaux quiescent (asymptomatiques). Que doit-on en penser?
Une étude vient de montrer que ces néovaisseaux multiplient par 5 le risque de conversion en néovascularisation active (on passe de 3,6% à 21,1% de conversion en 1 an).
De plus cette étude a montré que le passage à une forme exsudative est précédé par une extension de l’arbre néovasculaire visualisé en OCT-A.
Il est donc conseillé, en cas de découverte de néovascularisation quiescente de surveiller ces patients tous les trimestres. Si l’on constate une augmentation de surface de l’arbre néovasculaire, la discussion reste ouverte: traiter « en préventif » ou attendre la conversion en forme exsudative, en surveillant le patient tous les mois jusqu’à l’apparition de l’œdème.
A0003 (abstract 15)
Dans le même esprit, une équipe a suivi des MLA en OCT-B (OCT classique) avec mesure du volume des drusen. Ceux-ci s’accroissent progressivement, puis régressent. Lorsque le volume diminue, c’est un signe de passage à une dégénérescence, qu’elle soit atrophique ou néovasculaire. Surveiller les MLA avec des OCT annuels, en utilisant ce genre d’algorithme permettrait aussi de prévoir le moment de la conversion en DMLA. En montrer du doigt le moment de la conversion, avant la baisse d’acuité visuelle, a deux intérêts : nous permettre de traiter au plus tôt, et aider la recherche à explorer de nouvelles voies thérapeutiques, en amont de la néovascularisation active, ou de l’atrophie constituée.
Comment les suivre?
A0038 (abstract 50)
Une autre étude de la même équipe s’est demandé si la mesure de la taille des néovaisseaux était fiable, en particulier lorsque l’on passe d’une coupe de 3/3mm à une coupe de 6/6mm. En mesurant le même jour la taille des néovaisseaux sur les deux coupes, l’équipe a démontré une très faible variation de mesure. Il est donc possible au cours du suivi de changer la taille de l’examen saisi, pour voir un détail par exemple, tout en pouvant surveiller la taille de la membrane néovasculaire au cours du suivi.
Comment évoluent les lésions en OCT-A?
A0247 (abstract 381)
L’équipe de Créteil a comparé l’évolution des images des néovaisseaux de patients naïfs traités par anti-VEGF, et l’évolution de patients sous traitement PRN, déjà traités depuis plus d’un an.
Chez les patients naïfs, on voit une diminution de taille de la membrane néovasculaire, alors que chez les patients déjà traités, il n’y a qu’une raréfaction de la densité capillaire, sans diminution de taille. Un argument pour traiter le plus tôt possible.
Y a-t-il un risque à traiter?
A0055 (abstract 876)
Les auteurs se sont penchés sur le risque d’événement cardiovasculaire sous traitement par anti-VEGF. Nous publions les résultats de cette étude dans le résumé d’Edimark.
En se basant sur l’analyse rétrospective de 3 groupes de 504 patients apparies en âge: patients avec une DMLA néovasculaire traitée, patients avec une DMLA non néovasculaire, et patients témoins, les auteurs ont montré que le traitement par anti-VEGF n’avait pas d’incidence sur la survenue d’événement cardio-vasculaire. Ce serait plutôt la DMLA néovasculaire dont le terrain serait un risque en soi. Lorsque l’on comparé le groupe DMLA néovasculaire traité avec les 2 autres groupes, l’incidence d’événements cardio-vasculaires est augmentée dans le groupe DMLA néovasculaire. Par contre, lorsque l’on comparé le groupe traité avec lui-même, avant traitement (survenue annuelle d’événements cardio-vasculaires entre 1990 et 2003, comparé aux événements survenus entre 2004 et 2013 sur la même population) il n’y a pas d’incidence sur les AVC ou la mort par événements cardio-vasculaire, et il y a même une diminution des cas d’infarctus du myocarde (6% d’infarctus durant la période de traitement, versus 11% durant la période précédente) !
Une bonne nouvelle pour nos patients
A0050 (abstract 871)
Toujours dans l’esprit de s’assurer de la tolérance de nos traitements, une hypertonie oculaire secondaire à un traitement prolongé par anti-VEGF a été évoquée par certaines études.
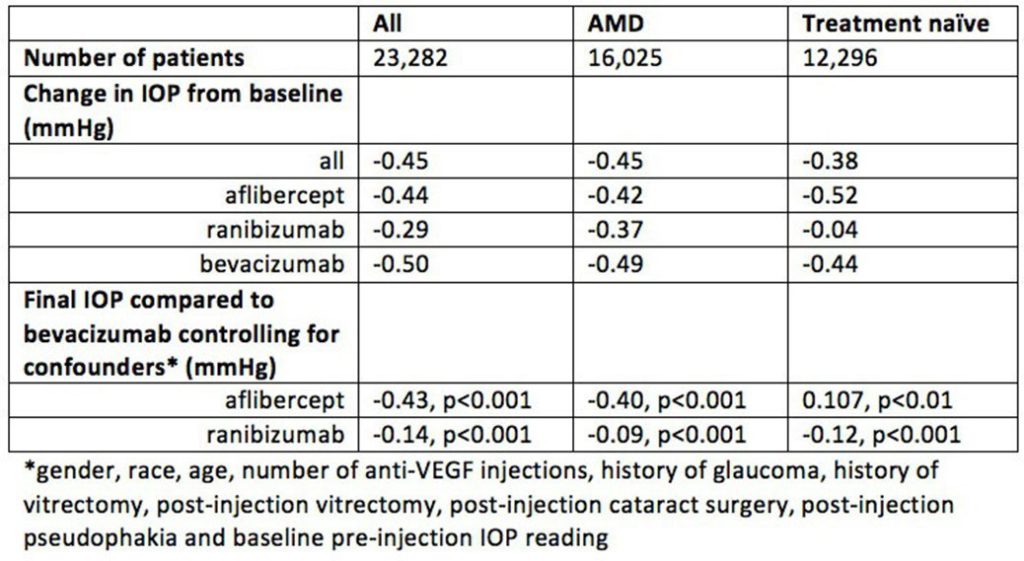
Pour répondre à cette question, une analyse des données de IRIS (base de donnée de l’American Academy of Ophthalmology) a été faite, portant sur 23 282 dossiers, en séparant 3 groupes :
- patients atteins de DMLA néovasculaire traitée dans l’année précédant l’analyse,
- patients atteins de DMLA néovasculaire non traitée dans l’année précédant l’analyse, t
- patients non atteins de DMLA, mais traités (diabète, occlusion veineuse).
Un quatrième groupe a été fait avec les patients glaucomateux, et ceux opérés de cataracte durant l’étude (1/1/2013 à 31/12/2015), car cela pourrait altérer le résultat final. Les patients ayant reçu plus d’un type de molécule ont été exclus de l’étude.
Une tendance à la diminution de pression intraoculaire a été retrouvée. (limite de significativité)
Seul un petit nombre de patients (2 à 3%) ont eu une augmentation de pression significative. En particulier, dans le groupe traité par Bevacizumab presque 10% des patients a eu une augmentation de pression intraoculaire significative.
Cette baisse moyenne de pression intraoculaire, avec un risque accru d’augmentation dans le groupe Bevacizumab a été retrouvée dans le 4° groupe (glaucome et opérés de cataracte)
Une raison de plus de se méfier de l’utilisation de cette molécule ?
Physiopathologie
La rigidité choroïdienne
A0001 (abstract 13)
Il avait déjà été montré que l’ingestion de citrate de Sildenafil (générique du Viagra) entrainait une dilatation des vaisseaux choroïdiens. Dans cette étude sur 9 patients porteurs de DMLA néovascuaire ou atrophique, les auteurs ont montré que :
La dilatation vasculaire était constatée dans les couches de Stattler et Haller, sans préférence pour l’une des couches
La dilatation vasculaire était symétrique entre l’œil atteint de DMLA et celui encore au stade de MLA, il s’agit donc d’un phénomène global.
Les vaisseaux choroïdiens des patients porteurs de DMLA atrophiques se dilataient moins que les vaisseaux choroïdiens des patients porteurs de DMLA néovasculaires, en particulier pour les DMLA évoluées. Cela suggère l’impact d’une certaine rigidité vasculaire dans la pathogénèse de la DMLA atrophique.
Et les polypes ?
A0085 (abstract 906)
Dans les suites de l’étude Everest (Ranibizumab (RBZ) seul, versus RBZ+PDT) cette étude sur le suivi en ICG des patients a montré une fermeture plus complète de Branching Vascular netwrk chez les patients traités avec la thérapie combinée. Un retour en force de la PDT.
Non à la drogue
B0324 (abstract 271)
Nous savons que le tabac est néfaste pour le fœtus, lorsque la mère fume. Mais que se passe-t-il si elle fume des herbes plus « exotiques » ? Nous savions déjà depuis l’ARVO 2013 qu’il y avait des récepteurs à canabinoïdes dans la rétine.
Une équipe brésilienne a fait fumer des souris enceintes (une dose semblable à celle des humains). Comparé aux souriceaux des souris respirant de l’air filtré, les rétines des nouveau-nés de fumeuses de marijuana avaient des rétines plus fines. Ce différentiel a persisté à 3 mois, 6 mois et 12 mois.